Eksokrin pankreas insuffisiens
EPI etter gastrokirurgi
Eksokrin pankreas insuffisiens (EPI) og underernæring oppstår hos ca. 80% etter gastrokirurgi.4 Tidlig diagnose av dårlig fordøyelse er viktig etter gastrisk kirurgi for å evaluere behovet for å behandle EPI (PERT).
Pankreasenzymer anbefales etter gastrokirurgi hos pasienter med tydelig steatoré, vekttap eller symptomer på malabsorpsjon.1
Gastrokirugi, enten delvis eller total gastrektomi, utføres ofte for å behandle magekreft, blødende magesår, polypper og perforeringer i mageveggen.1 Underernæring som en konsekvens av malabsorpsjon er en vanlig komplikasjon etter mageoperasjoner. Postoperativ dårlig fordøyelse er assosiert med EPI og forekommer uavhengig av hvilken type kirurgisk prosedyre som brukes.1
Selv om årsakene og underliggende mekanismer for EPI etter gastrokirurgi er noe ukjent, tyder studier på en tett funksjonell interaksjon mellom mage og bukspyttkjertel.1 Den betydelige eksokrine pankreastrofismen som oppstår etter gastrektomi antas å øke amylase og trypsin og redusere lipase i bukspyttkjertelen.1
Videre forårsaker både delvis og total gastrektomi post-cibal asynkroni mellom gastrisk tømming og utslipp av galle- og bukspyttkjertelenzymer i tynntarmen.1 Denne forstyrrede koordinasjonen mellom sekretoriske og motoriske funksjoner fører til redusert endogen stimulering av bukspyttkjertelen, noe som resulterer i reduserte intraluminale pankreasenzymer; utilstrekkelig interaksjon mellom pankreasvæsker og næringsstoffene i kymus; samt redusert kontakttid for fordøyelsen av næringsstoffer - alt dette fører til underernæring.
Andre mulige foreslåtte mekanismer inkluderer redusert gastrin, økt kolecystokinin, redusert sen postprandial bukspyttkjertelpolypeptid og denervering av bukspyttkjertelen.1
Nyere studier viser også økt forekomst av postoperativ EPI etter fedmekirurgi; Men disse symptomene på EPI er ofte sammenfallende med følgene av gastrisk bypass, noe som gjør en diagnose vanskelig.2
Gastrokirurgi svekker både eksokrin og endokrin funksjon i bukspyttkjertelen - noe som fører til primær og sekundær EPI. Omtrent 70% av pasientene som gjennomgår delvis gastrektomi og nesten alle pasienter som gjennomgår total gastrektomi, utvikler EPI etter operasjon.1
Symptomer på EPI etter gastrokirurgi inkluderer steatoré, vekttap, dårlig fordøyelse og malabsorpsjon.1,2
Diagnostisering av EPI etter gastrokirurgi
Diagnostisering av EPI etter gastrokirurgi stilles vanligvis på grunnlag av symptomer og vurderingen av pankreasfunksjonen. Den mest brukte testen i Norge for dette er Elastase 1 test, da den er mindre inngripende for pasienten.3
Utvidet pankreas funksjonstesting anvendes der det er tvil om førstelinjetesten. Tilgjengelige tester er endoskopisk sekretintest, c13-blandet triglyserid-pusteprøve og sekretin-MR.3
Behandling av EPI etter gastrokirurgi
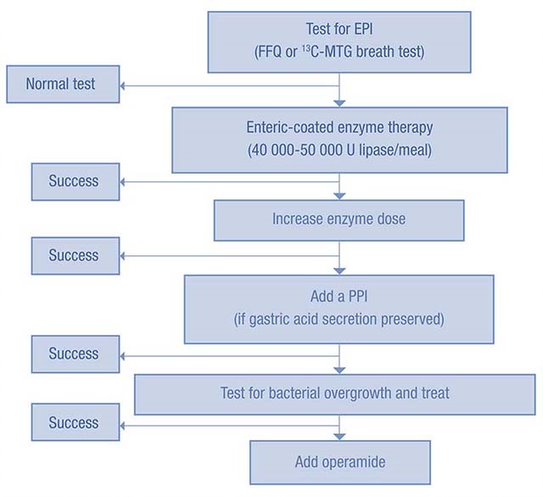
Figur 1. Algoritme for EPI behandling etter gastrokirurgi.
Pankreatin er standardbehandling for EPI, uavhengig av underliggende sykdom. Behandlingsmål ved EPI er å hindre malabsorpsjon og underernæring, Pankreatin bør derfor tas sammen med måltid, slik at enzymaktiviteten i duodenum er tilstrekkelig for å gjennoprette fordøyelsen.1
Se behandlingsalgoritme for behandling av EPI etter gastrokirurgi i figur 1.4
- Pankreatin i kombinasjon med en tilpasset diett med høyt energiinnhold fordelt på seks til åtte måltider per dag kan forbedre postoperativ ernæringsstatus og symptomer hos pasienter etter gastrokirurgi.1
- Den anbefalte dosen Pankreatin er 40 000–50 000 IE lipase per hovedmåltid og 25 000 IE lipase med små måltider eller mellommåltider. Imidlertid bør pankreatin-dosene justeres individuelt basert på alvorlighetsgraden av sykdommen.5
- Det er ingen andre doseringsregimer for pasienter etter gastrokirurgi; Pankreatindosene bør justeres individuelt. Det ingen lineær sammenheng mellom pankreatindosen og symptomene på dårlig fordøyelse.1
- Hvis steatoré ikke forbedres med foreskrevet pankreatin-dosering, bør pasienter utredes videre for å se om det er interaksjoner med andre foreskrevne medisiner.5
- Pasienter på pankreatin bør følges opp regelmessig; Hvis symptomer ikke forbedres med pankreatin bør seponering av behandlingen vurderes. Hvis pasienter opplever symptombedring og bedring av livskvalitet, bør behandlingen fortsettes.5
Tilleggsbehandling
Hovedmålet med pankreatinbehandlingen er å gjenopprette lipaseaktiviteten i tynntarmen. Lipase, blir ofte inaktivert av magesyre og proteaser. Etter total gastrektomi har du ingen produksjon av magesyre, men etter delvis gastrektomi kan du fortsatt skille ut en viss mengde magesyre. Da bør syredempende legemidler som H2-antagonister og protonpumpehemmere vurderes som tilleggsbehandlinger hos disse pasientene.1
Andre ernæringsmangler assosiert med gastrektomi
Magen har en viktig rolle i forhold til B12-absorpsjon i terminal ileum. Derfor vil delvis gastrektomi redusere denne funksjonen og ved total gastrektomi vil den fullstendig opphøre, og forårsake vitamin B12-mangel. I tillegg oppstår jernmangel ved «duodenumbypass». I tillegg til pankreatin må pasienter etter gastrokirurgi / gastrektomi behandlies vitamin B12 og jerntilskudd.1
Vurderinger før pankreatinbehandling
Malabsorpsjon er vanlig hos de fleste pasienter etter gastrisk kirurgi. Dette kan skyldes flere, komplekse faktorer som må undersøkes før behandling med pankretin. Her er noen av disse faktorene:6
- Symptomene på malabsorpsjon kan skyldes bakteriell gjengroing i tynntarmen (SIBO). Dette er vanlig etter gastrokirurgi, og er et resultat av mangel på magesyre. Bakteriell gjengroing svekker tarmabsorpsjonen, noe som resulterer i steatoré.1 Dette kan behandles med riktig bruk av antibiotika.6
- Operasjoner, som for eksempel Polya (gastrojejunal) eller Roux-en-Y-anastomose, som medfører bypass av duodenum, kan føre til forstyrret synkronisering mellom bukspyttkjertelsekresjoner og kymuspassasje.6
- Ved noen typer gastrokirurgi fjerner man en stor del av magesekken. I disse tilfellene går maten raskere enn normalt inn i tynntarmen, og pankreatin-kapselen kan passere i tynntarmen uten å bli ordentlig blandet med mat.6
Hos noen pasienter kan gastrisk tømming bli så treg at enzymene blir utsatt for magesyre og dermed inaktiverte.6
Referanser:
- Adarsh Chaudhary, J. Enrique Domínguez-Muñoz, Peter Layer et al, Pancreatic Exocrine Insufficiency as a Complication of Gastrointestinal Surgery and the Impact of Pancreatic Enzyme Replacement Therapy, Digestive diseases, 2020;38:53–68, 16.08.2019
- Vujasinovic M, Valente R, Thorell A, et al. Pancreatic exocrine insufficiency after bariatric surgery. Nutrients. 2017;9:1241–1248.
- Trond Engjom, Anne Waage, Dag Hoem, et al, Kronisk pankreatitt – utredning og behandling, Tidsskrift for Den norske legeforening, Februar 2018
- Domínguez-Muñoz JE. Pancreatic enzyme replacement therapy: Exocrine pancreatic insufficiency after gastrointestinal surgery. HPB (Oxford). 2009;11(3):3–6.
- Domínguez-Muñoz, J. E. Pancreatic exocrine insufficiency: Diagnosis and treatment. Journal of Gastroenterology and Hepatology.2011;26:12–16.
- Australasian guidelines for the management of pancreatic exocrine insufficiency. 2015. Available at: https://findanexpert.unimelb.edu.au/scholarlywork/1236302-diagnosis-and-management-of-pancreatic-exocrine-insufficiency#:~:text=In%202015%2C%20the%20Australasian%20Pancreatic%20Club%20%28APC%29%20published,for%20the%20management%20of%20pancreatic%20exocrine%20insufficiency%20%28http%3A%2F%2Fpancreas.org.au%2F2016%2F01%2Fpancreatic-exocrine-insufficiency-guidelines%29. . Accessed on: 2 April 2019